Mujer de 88 años con hipertensión arterial, dislipemia y diabetes mellitus tipo 2 con mal control que presentaba antecedentes de angina de esfuerzo con prueba de detección de isquemia positiva 4 años antes (SPECT con isquemia en 17% de territorio con predominio inferior, fracción de eyección de ventrículo izquierdo [FEVI] preservada), sin haberse realizado coronariografía por voluntad propia. Recibía tratamiento con AAS 100 mg/día además de betabloqueante cardioselectivo, estatina de alta potencia, ARA II e ISGLT2.
La paciente sufrió de forma súbita encontrándose en la vía pública un episodio de disnea intensa, mareo y cortejo vegetativo, activándose código infarto tras presentar en el primer ECG realizado un bloqueo aurículo-ventricular completo (escape a 40 lpm) con elevación del ST inferior y posterior. A su llegada al hospital se realizó ecocardiograma transtorácico que mostraba FEVI preservada con acinesia inferior y posterior basal y media, procediéndose a realizar coronariografía urgente con revascularización percutánea de oclusión de la coronaria derecha media mediante aterectomía rotacional e implante de stent farmacoactivo, con buen resultado angiográfico final.
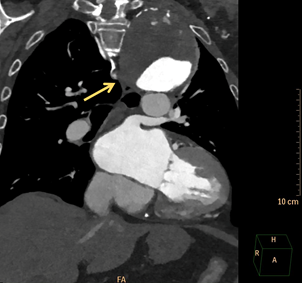
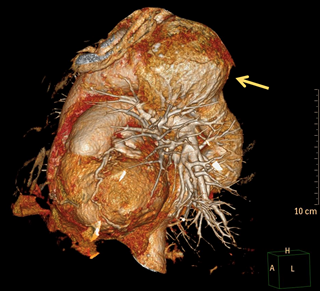
Durante el ingreso la paciente presentó como complicaciones principales el desarrollo de fibrilación auricular no conocida previamente y nefropatía por contraste, resolviéndose sin necesidad de terapia renal sustitutiva. Sin embargo, en las radiografías de tórax realizadas se observó un ensanchamiento mediastínico estable desde años previos aunque con su etiología no filiada, por lo que se realizó TC de aorta con hallazgo fundamental de dilatación aneurismática distal a la salida de subclavia izquierda de 78 x 79 mm de diámetros máximos con una longitud de 81 mm, presentando pared calcificada en todo el aneurisma con un gran trombo mural de hasta 47 mm de espesor con trayectos fistulosos en su interior , dejando una luz residual de 31 mm”.
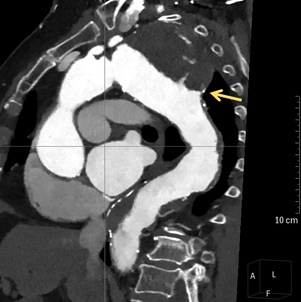
Tras este hallazgo se consultó a Cirugía Vascular y se decidió manejo conservador dada la fragilidad y comorbilidades de la paciente, localización del principal aneurisma y estabilidad de dicha lesión, programándose de cara al alta el cierre percutáneo de la orejuela izquierda para evitar anticoagulación, con objetivo además de mantener la doble antiagregación únicamente un mes tras la revascularización coronaria. Tras estos procedimientos, la paciente ha evolucionado favorablemente sin nuevos eventos.
El aneurisma de aorta torácica es una entidad con una prevalencia no conocida con precisión, debido fundamentalmente a su carácter silente, consiste en una dilatación excesiva de la aorta manteniendo sus 3 capas intactas. En ausencia de condiciones genéticas o congénitas que favorecen su aparición como el síndrome de Marfan y otros síndromes de aneurisma torácico familiar o la válvula aórtica bicúspide, los aneurismas más frecuentes sobre todo en >65 años son aquellos llamados idiopáticos o degenerativos, que comparten factores de riesgo con el desarrollo de aterosclerosis. Se evalúan fundamentalmente mediante TC, resonancia magnética y ecografía transesofágica, indicándose su intervención según distintos factores como son el tamaño, velocidad de crecimiento o genotipos predisponentes, por el riesgo que asocian de sufrir complicaciones.
Una de esas complicaciones es la formación de un trombo mural como en el caso comentado, que se desarrolla como consecuencia del flujo alterado y lento a través del segmento aneurismático, de forma similar a aquellos que se desarrollan en el ventrículo izquierdo tras infartos extensos por disquinesia de las paredes que favorecen la presencia de flujo lento y ectasia.
Por último, otra de las claves en el manejo de la paciente de nuestro caso es la reducción del riesgo hemorrágico adquirido por la medicación antitrombótica, por un lado indicándose el cierre de orejuela para evitar la anticoagulación con seguridad y acortando al mínimo el tiempo de doble antiagregación de acuerdo a las recomendaciones de las distintas guías de manejo de la cardiopatía isquémica, que cada vez hacen mayor hincapié el la valoración del riesgo isquémico y hemorrágico y la adaptación de la terapia a ese balance en cada paciente.
Lectura recomendada
- Goldstein SA, Evangelista A, Abbara S, Arai A, Asch FM, Badano LP, et al. Multimodality imaging of diseases of the thoracic aorta in adults: from the American Society of Echocardiography and the European Association of Cardiovascular Imaging: endorsed by the Society of Cardiovascular Computed Tomography and Society for Cardiovascular Magnetic Resonance. J Am Soc Echocardiogr. 2015 Feb;28(2):119-82.
- Collet JP, Thiele H, Barbato E, Barthélémy O, Bauersachs J, Bhatt DL, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J. 2021 Apr 7;42(14):1289-1367
Autores
- Fernando Hernández Terciado, residente de cardiología de Hospital Puerta de Hierro. Rocío Eiros Bachiller, adjunta de cardiología del Hospital Universitario de Salamanca.


