Mujer de 35 años que como antecedentes de interés destacan tabaquismo activo de más de veinte cigarrillos al día desde hace 20 años, herpes-zóster en 2009, muguet en 2015 y diagnóstico de infección por el Virus de la Inmunodeficiencia Humana en 2006.
Historia actual
Se presenta el caso de una paciente de 35 años que como antecedentes de interés destacan tabaquismo activo de más de veinte cigarrillos al día desde hace 20 años, herpes-zóster en 2009, muguet en 2015 y diagnóstico de infección por el Virus de la Inmunodeficiencia Humana en 2006. La paciente inició ese mismo año tratamiento antirretroviral con zidovudina + lamivudina + saquinavir/ritonavir, aunque la adherencia al mismo fue errática y lo abandonó por completo en 2017.
Acude ahora por un cuadro de astenia, pérdida de once kilogramos en los últimos meses y hemorragia oral.
Exploración física
A la exploración física destaca marcada delgadez, regular estado general, taquicardia rítmica y gingivoestomatitis hemorrágica compatible con muguet.
|
Parámetro |
25/9 |
2/10 |
7/10 |
8/10 |
17/10 |
|
Hb (g/dL) |
10 |
7.2 |
10.5 |
9.9 |
9,8 |
|
Plaquetas |
63.000 |
42.000 |
37.000 |
31.000 |
111.000 |
|
Leucocitos |
3.600 |
1.100 |
1.400 |
1.200 |
2.800 |
Pruebas complementarias
Se realiza una analítica sanguínea que muestra una ligera pancitopenia y se solicitan serologías con carácter urgente, siendo negativos los resultados para virus hepatotropos (A, B y C) y sífilis, y positivos para VIH, con una carga viral detectable superior a los siete millones de copias y con un recuento de linfocitos CD4 de 16 (2%).
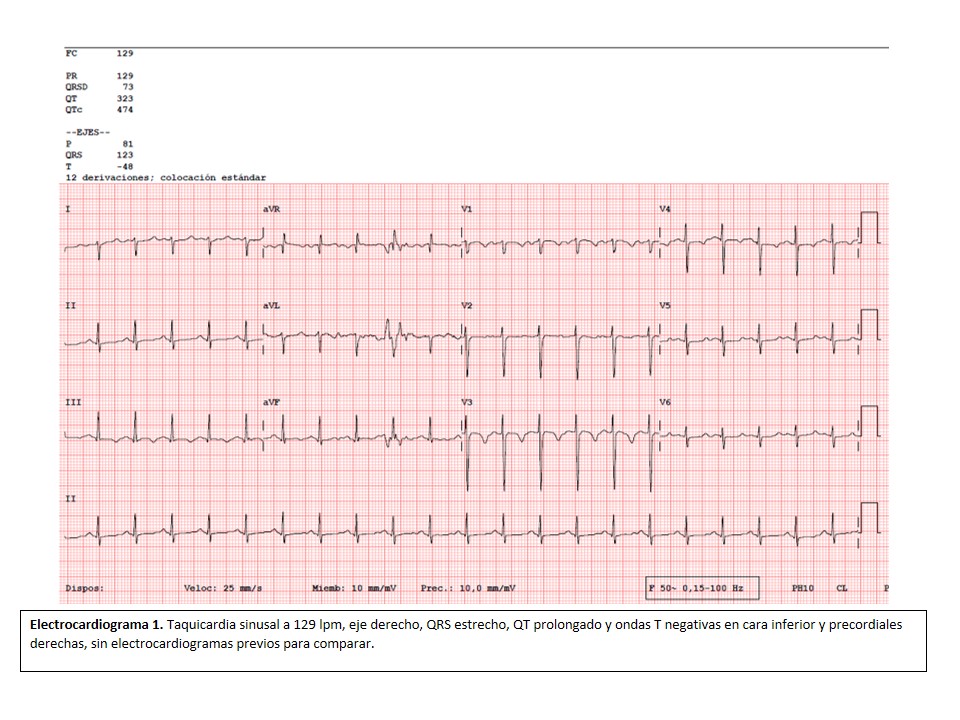
Además, se solicita electrocardiograma que se muestra a continuación (electrocardiograma 1).
Evolución
Se inicia tratamiento del muguet con fluconazol, con lo que éste mejora en poco tiempo y se comienza el estudio de la pancitopenia que presenta la paciente (y que empeora progresivamente; tabla 1), así como el despistaje de las principales infecciones oportunistas y de las distintas causas que justifiquen el cuadro constitucional añadido.
|
Neutrófilos |
Normal |
700 |
700 |
|
Linfocitos |
900 |
300 |
600 |
|
Tabla 1. Se muestran los parámetros analíticos más relevantes ordenados cronológicamente (día/mes). El día 7/10 comienza tratamiento antirretroviral. |
|||
Por un lado, se descartan las infecciones por microorganismos como Mycobacterium tuberculosis, Citomegalovirus, Pneumocystis jirovecii, Leishmania, Toxoplasma y Cryptococcus y por otro lado, se descartan las causas tumorales e inmunológicas principales, quedando fundamentalmente como causa de todo el cuadro la propia infección del VIH, la reactivación del Virus de Epstein-Barr y la infección por Parvovirus B19.
Teniendo en cuenta esto y el empeoramiento progresivo de la paciente tanto a nivel clínico como analítico (precisando incluso trasfusiones de hematíes y plaquetas), se decide iniciar tratamiento antirretroviral con darunavir/cobicistat + emtricitabina + alafenamida el día 7/10, tras interconsultar con la Unidad hospitalaria de VIH.
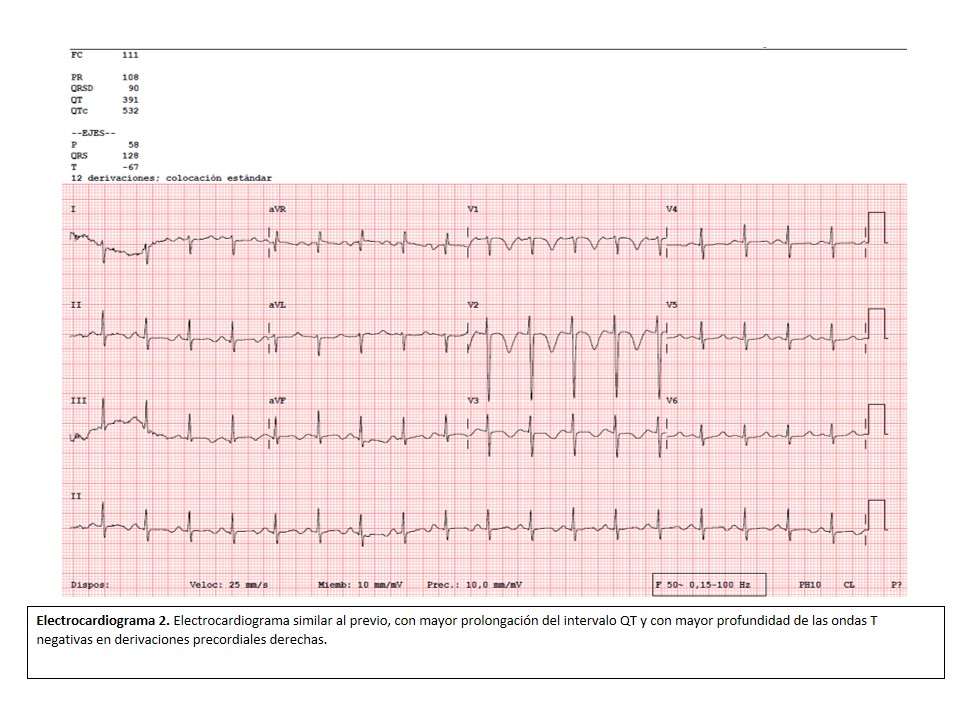
Pocos días después del inicio de la terapia antirretroviral, la paciente experimenta mejoría de la astenia y del malestar general, así como recuperación de los parámetros analíticos (tabla 1). Sin embargo, haciendo especial hincapié en la anamnesis y en la exploración física, comenta padecer en el momento actual un predominio de la disnea (con incapacidad para deambular sobre llano de forma asintomática más de 100 metros) sobre la astenia y el “mareo” que había presentado en un inicio, descubriendo además a la auscultación cardiaca un galope por tercer tono. Asimismo, se repite un nuevo electrocardiograma (electrocardiograma 2) y se solicita analítica con troponina (normal) y NT-proBNP (2.522 pg/m).
Debido a estos hallazgos, se interconsulta con los especialistas del Servicio de Cardiología, los cuales recomiendan la realización de un ecocardiograma transtorácico, que revela un ventrículo derecho dilatado e hipertrófico, con disfunción sistólica moderada, movimiento paradójico septal y aumento del índice de excentricidad del ventrículo derecho sobre el izquierdo, además de leve derrame pericárdico (vídeos 1 y 2 e imagen 1).
Ante estos resultados, se decide la realización de un cateterismo cardiaco derecho que confirma el diagnóstico de hipertensión pulmonar precapilar moderada e interconsultar con la Unidad de Hipertensión Pulmonar. Con el diagnóstico de presunción de hipertensión pulmonar secundaria al VIH se inicia tratamiento con tadalafilo a dosis de 20 mg/día.
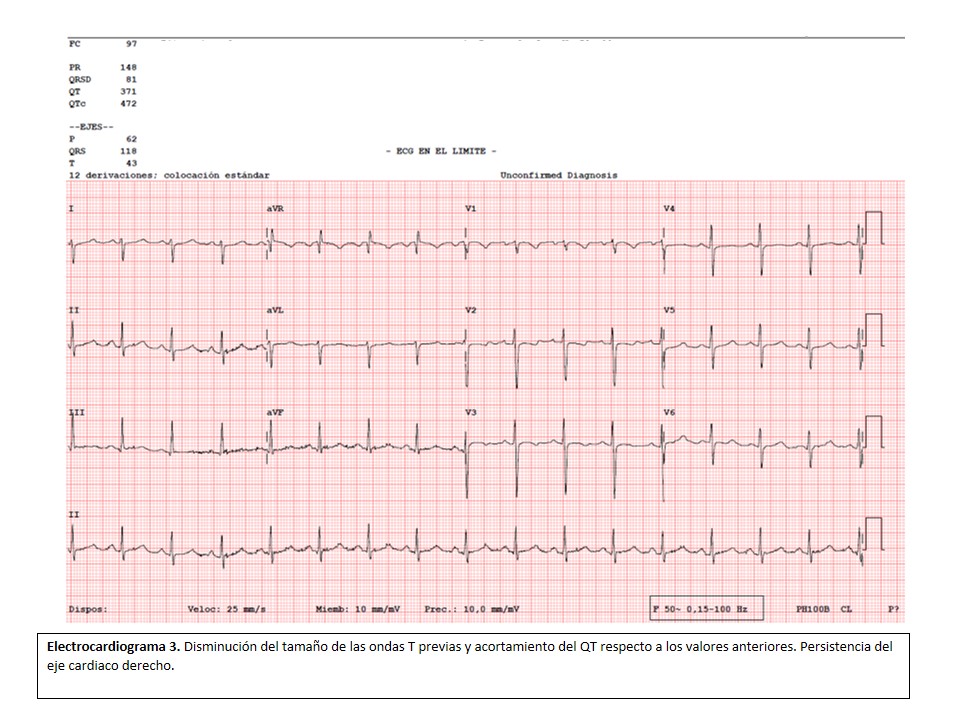
Con el inicio de esta terapia y del tratamiento antirretroviral, en menos de 3 semanas la paciente experimenta una mejoría clínica sustancial, permitiendo en un principio la deambulación y la realización de las actividades cotidianas sin presentar disnea. Asimismo, se aprecia una mejoría en los niveles de NT-proBNP (tabla 2) y en el estudio ecocardiográfico, en el que se evidencia normalización del tamaño ventricular derecho, menor movimiento paradójico septal, y normalización del índice de excentricidad VD/VI (vídeos 3 y 4). Se adjunta asimismo un electrocardiograma de control (electrocardiograma 3).
|
Parámetro |
22/10 |
28/10 |
6/11 |
|
NT-proBNP (pg/m) |
2.522 |
1.865 |
489 |
|
Tabla 2. Niveles de NT-proBNP en orden cronológico (día/mes). |
|||
Una vez completado el estudio de hipertensión pulmonar, habiendo descartado otras causas como intoxicación por aceite de colza, cardiopatía izquierda, neumopatía o enfermedad tromboembólica, se confirma el diagnóstico de hipertensión pulmonar asociada al VIH.
Diagnóstico
- Pancitopenia secundaria a infección por el Virus de la Inmunodeficiencia Humana, Virus de Epstein-Barr y Parvovirus B19.
- Hipertensión pulmonar asociada al VIH.
- Prolongación del QT en contexto de infección por VIH, hipertensión pulmonar y toxicidad farmacológica.
Revisión del tema
La hipertensión pulmonar es un trastorno fisiopatológico que puede encontrarse en numerosas entidades clínicas y puede complicar la mayoría de las enfermedades cardiovasculares y respiratorias. Actualmente se propone una clasificación que segmenta esta entidad en 5 grupos: hipertensión arterial pulmonar (grupo 1), hipertensión pulmonar secundaria a cardiopatía izquierda (grupo 2), hipertensión pulmonar secundaria a enfermedades pulmonares/hipoxia (grupo 3), hipertensión pulmonar tromboembólica crónica y otras obstrucciones de arterias pulmonares (grupo 4) e hipertensión pulmonar de mecanismo desconocido y/o multifactorial (grupo 5)1.
La hipertensión pulmonar asociada al VIH pertenece al grupo 1 de la clasificación, estimándose una prevalencia de la misma del 0,46%, aunque actualmente se desconoce su patogenia. En el momento diagnóstico, la mayoría de los pacientes suelen encontrarse en una clase funcional NYHA III-IV y pueden presentar otros factores de riesgo de hipertensión arterial pulmonar (HAP) como enfermedades hepáticas (virus hepatotropos) o exposición a drogas y toxinas. Se ha reconocido que la HAP es un factor independiente de riesgo de muerte para los pacientes infectados por VIH. Debido a la falta de recomendaciones específicas, el tratamiento de esta entidad sigue las pautas de tratamiento de la HAP idiopática combinado con terapia antirretroviral de gran actividad, y se ha demostrado que estos pacientes suelen ser no respondedores a la prueba de vasodilatación aguda, por lo que no deben ser tratados con fármacos antagonistas del calcio. Además, se han descrito casos de reversión de la enfermedad en pacientes con HAP asociada al VIH tratados con terapia antirretroviral de gran actividad y terapia específica1.
Por otro lado, el diagnóstico de QT largo se establece habitualmente cuando el QTc es mayor de 0,44 s (o > 0,45 s en mujeres), aunque el percentil 99 del QT normal es de 0,47 s en hombres y de 0,48 s en mujeres2. Se trata de una alteración electrocardiográfica con riesgo de desencadenar taquicardia ventricular polimorfa (torsades de pointes) y a la que se han atribuido múltiples causas, entre las que se encuentran los fármacos como domperidona, ondansetron, metoclopramida, fluconazol y cobicistat3, los cuales fueron administrados a la paciente del presente caso en algún momento de su evolución. Asimismo, se ha reconocido el papel que desempeña la propia infección por el VIH4,5 y la hipertensión pulmonar1 en la prolongación del QT. Por ello, es imprescindible adecuar las prescripciones farmacológicas en los pacientes susceptibles de presentar esta alteración electrocardiográfica, ponderando en todo momento el riesgo y el beneficio potenciales.
Imagen 1
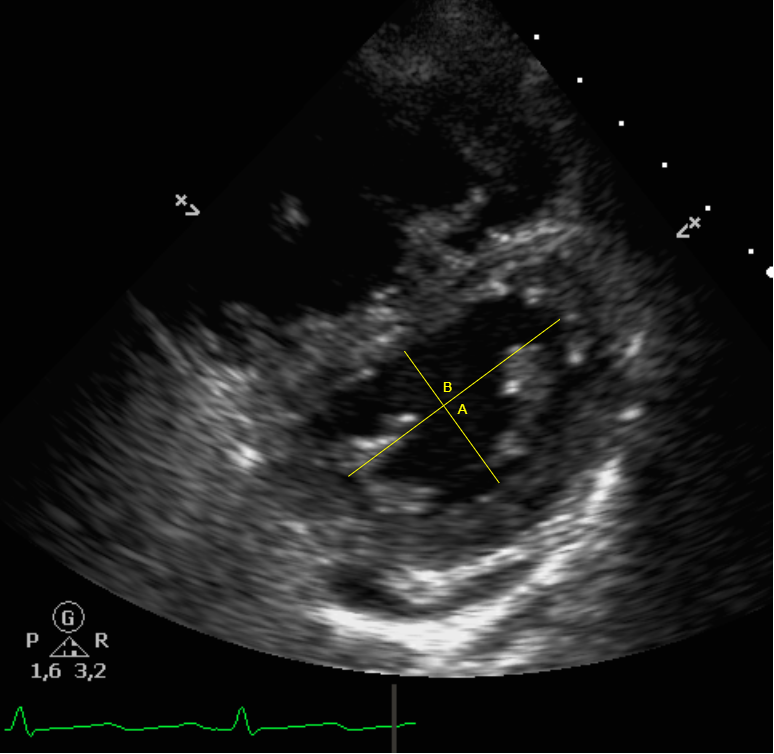
Imagen 2
Imagen 3
Imagen 4
Vídeos
Bibliografía
- Galiè N, Humbert M, Vachiery J, Gibbs S, Lang I, Torbicki A et al. Guía ESC/ERS 2015 sobre diagnóstico y tratamiento de la hipertensión pulmonar. Revista Española de Cardiología. 2016;69(2):177.e1-177.e62.
- Rodríguez Padial L. Electrocardiografía clínica. 1st ed. Toledo: Aula Médica; 2018.
- Sanitarios A. CIMA : Centro de información de medicamentos [Internet]. Cima.aemps.es. 2020 [cited 10 January 2020]. Available from: https://cima.aemps.es/cima/publico/home.html.
- Heravi A, Etzkorn L, Urbanek J, Crainiceanu C, Punjabi N, Ashikaga H et al. HIV Infection is Associated with Variability in Ventricular Repolarization: The Multicenter AIDS Cohort Study (MACS). Circulation. 2020; 141:176-187. doi: 10.1161/ CIRCULATIONAHA. 119.043042.
- Myerson M, Kaplan-Lewis E, Poltavskiy E, Ferris D, Bang H. Prolonged QTc in HIV-Infected Patients: A Need for Routine ECG Screening. J Int Assoc Provid AIDS Care. 2019;18:2325958219833926. doi: 10.1177/2325958219833926.
Autores:
Miguel Calderón Flores. Residente 1er año Cardiología. Hospital Universitario 12 de Octubre (Madrid).
Susana Hernández Albújar. Facultativo Especialista de Area Medicina Interna Hospital Universitario 12 de Octubre (Madrid).
María de Lagarde Sebastián. Facultativo Especialista de Area Medicina Interna Hospital Universitario 12 de Octubre (Madrid).