Varón de 68 años que acude al Servicio de Urgencias (SUH) por dolor torácico.
Historia actual
Paciente de 68 años que acude por dolor torácico. Como antecedentes personales, destacan factores de riesgo cardiovascular de ser hipertenso y hábito tabáquico en el pasado. Sin otros antecedentes relevantes.
Acude a nuestro centro por cuadro de dolor centro torácico opresivo, no irradiado, con sudoración asociada, que se inició la misma mañana del ingreso a las 7:00 h, mientras estaba en reposo, y que se prolongó hasta su llegada a urgencias. Como otra clínica, refiere desde finales de mayo episodios de dolor epigástrico de duración variable, tanto en reposo como con el esfuerzo, que había tratado por su cuenta con Esomeprazol, sin mejoría.
Exploración física
A nuestra valoración en el box de críticos, consciente, orientado, colaborador. Persistencia del dolor y estado nauseoso, sudoroso y con leve palidez cutáneo-mucosa. Hemodinámicamente estable con cifras de tensión arterial (TA) de 135/85 mmHg y con frecuencia cardiaca (FC) de 90 latidos por minuto. Eupneico, con saturación basal de oxígeno 90%, sin datos de elevación de presión venosa central (no ingurgitación yugular). A la auscultación cardiopulmonar, destacan leves crepitantes en la base izquierda y ligero soplo protosistólico en foco aórtico. Sin nada más a destacar
Pruebas complementarias
Inmediatamente tras la valoración inicial, se realiza electrocardiograma (ECG) en el que se evidencia elevación del segmento ST en cara inferior (mayor en la derivación III) y descenso en precordiales y en las derivaciones I y aVL (imagen 1).
Se procede a realización de ecocardiograma a pie de cama en el que se evidencia una función ventricular izquierda preservada (FEVI de entorno al 55%) con anomalías de la motilidad segmentaria con acinesia de la cara inferior y la cara Ínfero-lateral en todos sus segmentos. Esclerosis aórtica, sin más datos a destacar.
Ante sospecha de infarto agudo con elevación del ST (IAMEST) de localización ínfero-posterior, se activa código infarto y se procede a estudio hemodinámico emergente, en el que se evidenció una suboclusión trombótica de la arteria coronaria derecha (CD) en su segmento medio, con estenosis significativa a nivel medio y distal tras pase de guía.
Se procede a angioplastia primaria mediante implante de dos stents farmacoactivos solapados a nivel de la CD media y distal, resultando el procedimiento sin incidencias.
Evolución
Tras el procedimiento, el paciente ingresa en la unidad de cuidados críticos cardiovasculares, encontrándose estable desde el punto de vista hemodinámico y manteniendo saturaciones de oxígeno del 92% con mascarilla Venturi, con datos de necrosis inferior establecida en el ECG realizado a su llegada a la unidad.
Tras 30 minutos, el paciente comienza súbitamente con agitación y disnea intensas, hipertensión abrupta (TA 153/90 mmHg) e inquietud. A la auscultación cardiopulmonar presenta crepitantes gruesos en ambos campos pulmonares y presencia de soplo rudo mesosistólico continuo en borde esternal izquierdo.
Se realiza ecocardioscopia en la que se evidencia defecto de continuidad a nivel del septo interventricular (SIV) inferior basal, con gran shunt izquierda-derecha por Doppler color (imagen 2).
Ante el diagnóstico de comunicación interventricular (CIV) postinfarto, se procede a intubación orotraqueal tras relajación y sedación con cisatracurio y fentanilo, y a tratamiento con vasodilatadores y diuréticos intravenosos, junto con el implante de Balón Intra-aórtico de contrapulsación (BIAC) por vía femoral derecha.
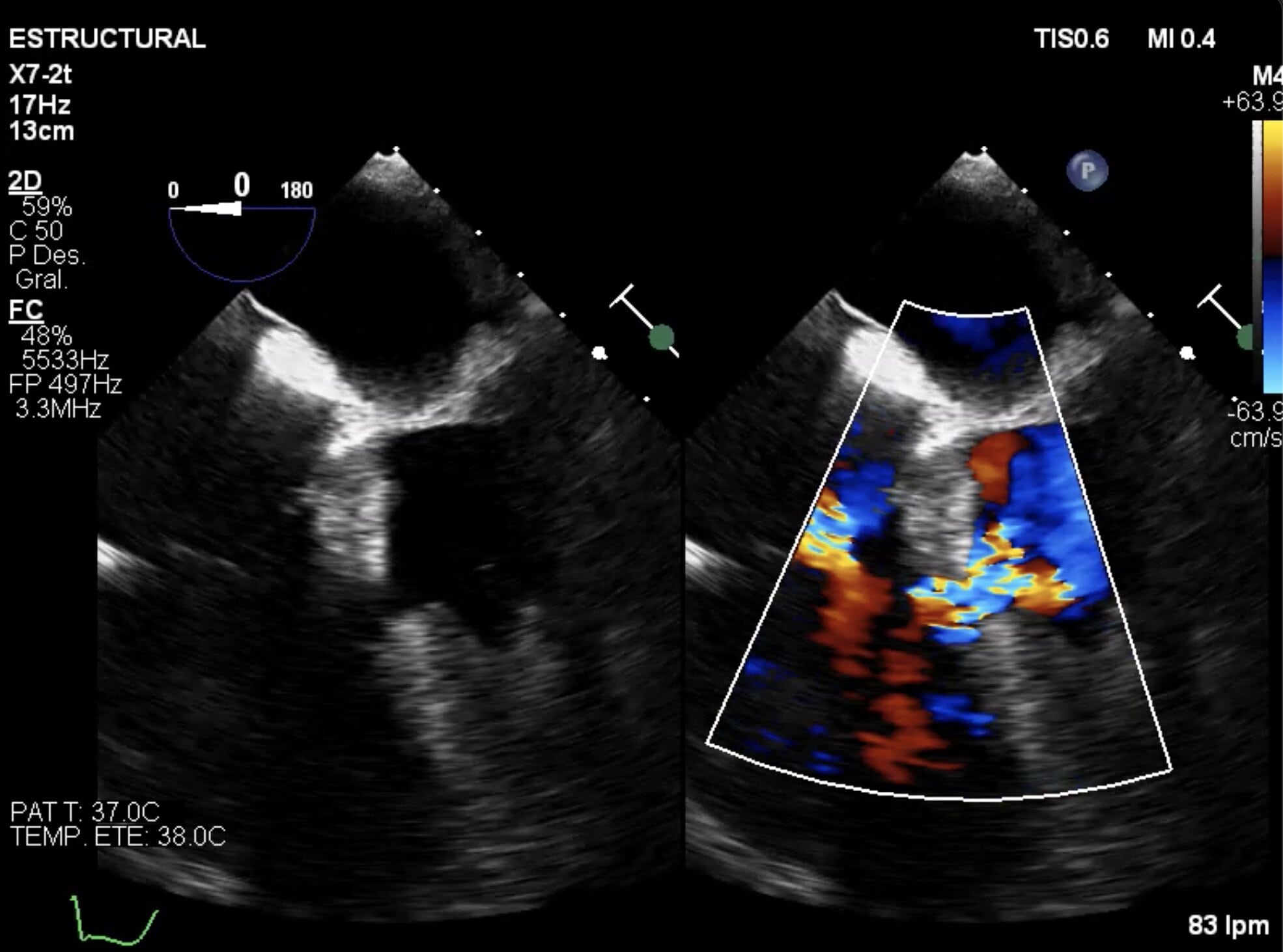
Tras estabilización hemodinámica del paciente, se procede a realizar ecocardiograma transesofágico, definiéndose defecto de continuidad en septo inferior basal de 18 mm (imagen 3).
Se comenta en sesión ad hoc con cirugía cardiaca y el equipo de hemodinámica de guardia, decidiéndose inicialmente cierre percutáneo con dispositivo Amplatzer. Tras procedimiento altamente complejo, se consiguió cruzar guía a través del defecto en SIV y colocar de dispositivo Amplatzer de 18 mm, sin lograr un cierre efectivo del defecto (vídeos 1, 2 y 3).
Finalmente, se colocó un balón con oclusión parcial de la comunicación (vídeo 4) y se traslada a quirófano para realizar reparación quirúrgica del defecto interventricular mediante cierre con parche de pericardio bovino -técnica de David modificada-.
Tras intervención, progresiva mejoría hemodinámica del paciente, pudiendo ser retirado el BIAC el 5º día postingreso y extubado el 9º día postingreso.
Durante el seguimiento en la hospitalización, se evidencia en ecocardiogramas seriados disfunción biventricular severa e insuficiencia mitral severa, que tras ajuste de tratamiento médico a lo largo del ingreso mejora desde el punto de vista de la función ventricular, hasta presentar al alta FEVI 40% y disfunción derecha ligera, persistiendo una insuficiencia mitral severa por restricción del velo posterior e insuficiencia tricuspídea moderada.
Tras el alta, el paciente comienza seguimiento por la Unidad de Insuficiencia Cardiaca. Tras 6 meses del evento agudo, el paciente persiste en clase funcional II con tratamiento médico óptimo (sacubitrilo/valsartán 49/51 mg bid, Bisoprolol 2,5 mg al día, espironolactona 25 mg al día) realizando vida activa, con vistas de intervención quirúrgica sobre sus valvulopatías, preferiblemente tras 1 año de la cirugía de cierre de CIV, y en espera de recuperación de FEVI o valorar implante de Dispositivo automático implantable (DAI) en prevención primaria.
Juicio clínico
- IAMEST inferoposterior.
- Enfermedad coronaria de un vaso (CDm-d), revascularizada completamente de forma percutánea.
- Comunicación del septo interventicular basal postinfarto.
- Cierre quirúrgico del defecto interventricular.
- Disfunción ventricular moderada.
- Insuficiencia mitral severa de etiología funcional
Revisión del tema
La rotura del tabique interventricular constituye una de las principales causas mecánicas de insuficiencia cardiaca aguda tras un infarto agudo de miocardio, si bien su incidencia sigue siendo muy baja (entre 0,2% hasta 3% en el caso de no haber realizado tratamiento de reperfusión). En los pacientes con shock cardiogénico postinfarto, la CIV se encuentra como causa hasta en un 3,9% de los casos.
La causa subyacente es la necrosis transmural del territorio infartado, dependiendo de ello la longitud de la perforación y la localización de la misma (siendo a nivel del septo apical en los infartos anteriores y del septo basal en los inferiores, presentando estos últimos un peor pronóstico).
Como es bien sabido, el pronóstico de esta entidad es infausto, presentando cifras de mortalidad cuando se presenta tras un IAMEST entre 40-75%, siendo de radical importancia la estabilización hemodinámica inmediata del paciente y la reparación a corto plazo del defecto.
Según las guías de práctica clínica actuales, el tratamiento de elección es la reparación quirúrgica, aunque el momento óptimo de la misma sigue siendo motivo de discusión: la reparación emergente sigue presentando una tasa de mortalidad de hasta el 40%, debido a la dificultad de la intervención debido a la friabilidad del tejido; mientras que la reparación diferida confiere mayor facilidad de reparación debido a la cicatrización del tejido, a costa de alta probabilidad de expansión del defecto y muerte en espera de la cirugía.
Actualmente, el cierre percutáneo se considera una opción alternativa a la cirugía, aunque sin una clara indicación.
Con este caso pretendemos ilustrar como diversas formas de cierre percutáneo del defecto de comunicación interventricular pueden ser, al menos, una opción más que razonable para el tratamiento y estabilización del paciente hasta el tratamiento definitivo, en este caso, la reparación quirúrgica.
Imágenes
Imagen 1
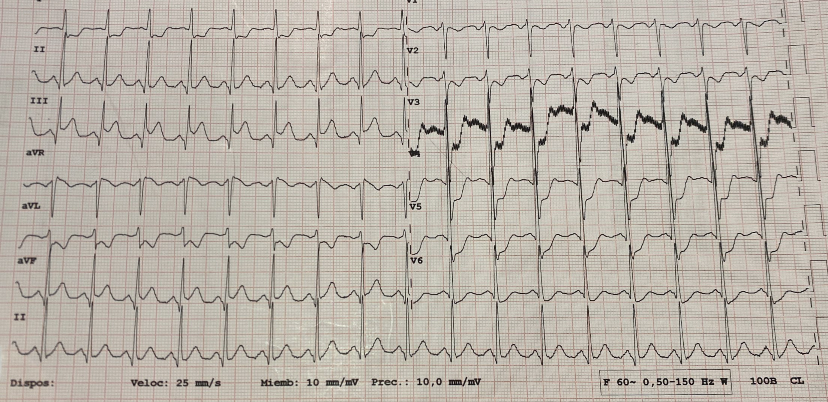
Imagen 2
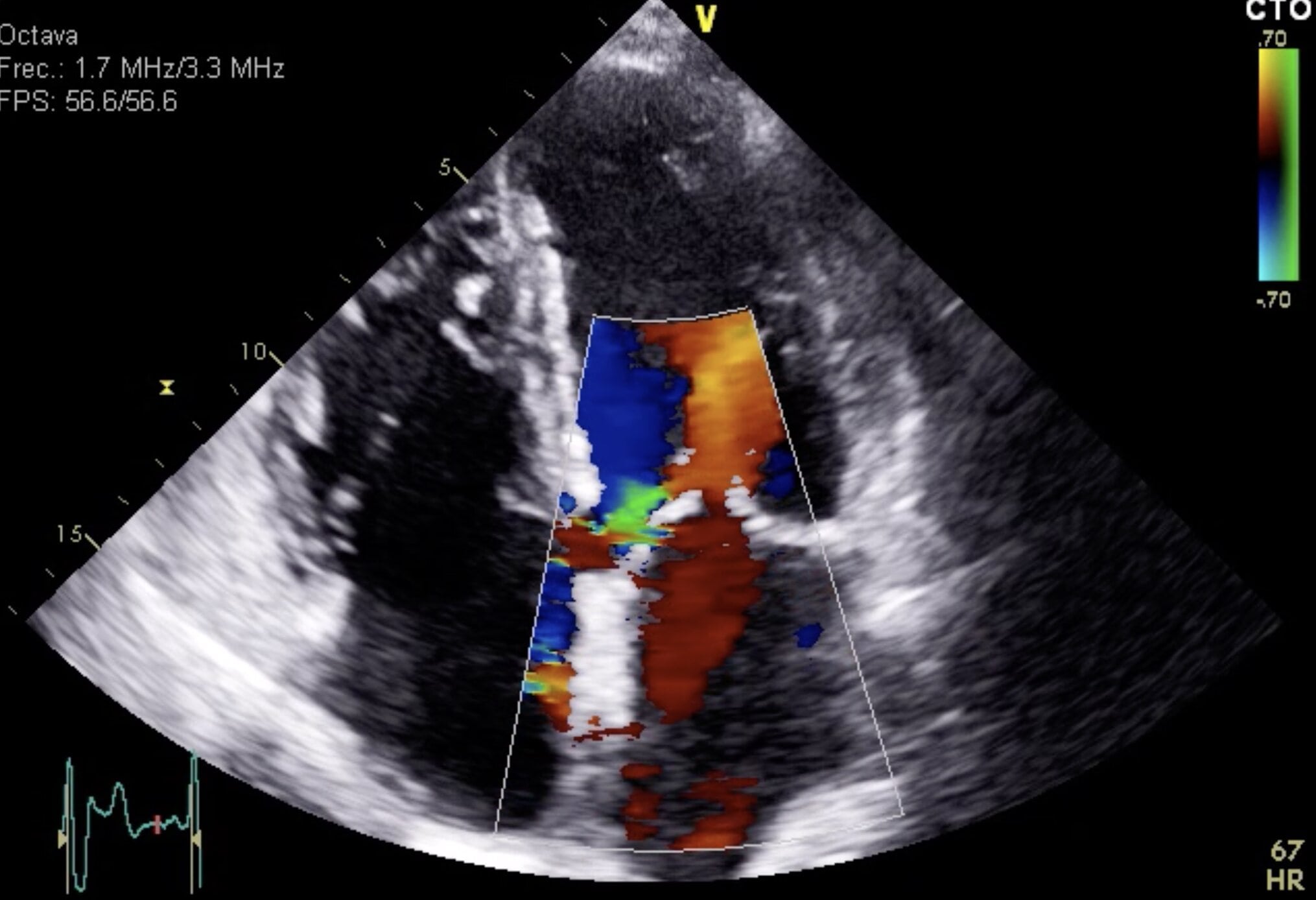
Imagen 3
Vídeo
Bibliografía
- Borja Ibanez, et al., ESC Scientific Document Group, 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, Volume 39, Issue 2, 07 January 2018, Pages 119–177, https://doi.org/10.1093/eurheartj/ehx393
- O’Gara, et al. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2013; 61(4):e78-e140.
- Assenza GE, et al. Transcatheter closure of post-myocardial infarction ventricular septal rupture. Circ Cardiovasc Interv. 2013;(6)1:59-67.
Autores:
Alba Martín Centellas. Residente 3º año de Cardiología. Complejo Asistencial Universitario de León.
Abel García del Egido. Facultativo Adjunto Especialista. Unidad de Cardiología Clínica. Complejo Asistencial Universitario de León.


