La palabra estabilidad aparece frecuentemente en las historias clínicas de nuestros pacientes con insuficiencia cardiaca (IC) con intención de describir su evolución y habitualmente lo relacionamos con que no ha sufrido cambios clínicos, no ha ingresado en el hospital y no nos cuenta empeoramiento de sus síntomas, signos o de su grado funcional. Pero este término de “estabilidad” está muy alejado de la realidad en una patología como la IC, con un alto índice de mortalidad y de hospitalizaciones, como veremos a continuación5.
Solemos pensar que un paciente está estable si interpretamos que mantiene la clase funcional de la New York Heart Association (NYHA) o que no varía en los últimos meses, pero la descripción de los síntomas casi siempre resulta compleja para los pacientes y nuestra interpretación frecuentemente se aleja de lo que nos quiere expresar, ya que es muy subjetiva y viene influida por múltiples factores como la edad, comorbilidad, grado de formación... De hecho, la concordancia respecto a la clase funcional de la NYHA, basada en lo indicado por el médico y el paciente, es inferior al 50% e incluso es menor en clases funcionales inferiores1. Otro aspecto relevante para el paciente aparentemente estable es que mientras las clases III/IV son claramente diferenciables de la I/II, la diferenciación entre ellas es difícil. El metaanálisis de Yap et al2 de estudios en los que compararon la clase funcional NYHA con la distancia recorrida en la prueba de los 6 minutos, observaron que la distancia se solapaba entre las clases I y II, y entre las clases III y IV, sin embargo, las clases I/II sí fueron claramente distinguibles de las III/IV.
Pero lo más grave del término estabilidad en el paciente con IC es la falsa creencia de buen pronóstico que puede transmitir, ya que los pacientes con IC que han mostrado síntomas en algún momento (estadio C de la clasificación ACC/AHA), pero que no presentan síntomas y signos durante la visita clínica (los que podríamos considerar estables) tienen un riesgo de muerte del 22% a los 5 años3, superior por ejemplo al del cáncer de mama en nuestro país, que se estima en torno al 17% a los 5 años (EURO-CARE-4). En esta línea de pacientes que podríamos considerar falsamente estables están aquellos que no han tenido ingresos hospitalarios. Un subanálisis del estudio PARADIGM-HF4 evaluó el pronóstico de estos pacientes (sin ingreso previo por IC antes de aleatorizarse) y que representaban el 37% del total, mayoritariamente en clase II de la NYHA. Pues bien, en estos pacientes que eran los teóricamente más estables, durante el seguimiento mediano de 27 meses, el 20% sufrió un evento primario (hospitalización por IC o muerte cardiovascular [CV]) y el 17% murió. En el 51% de estos pacientes más estables que murieron durante el estudio, el evento principal fue la muerte CV, y el 60% de esas muertes CV fueron muertes súbitas cardiacas (figura 1).
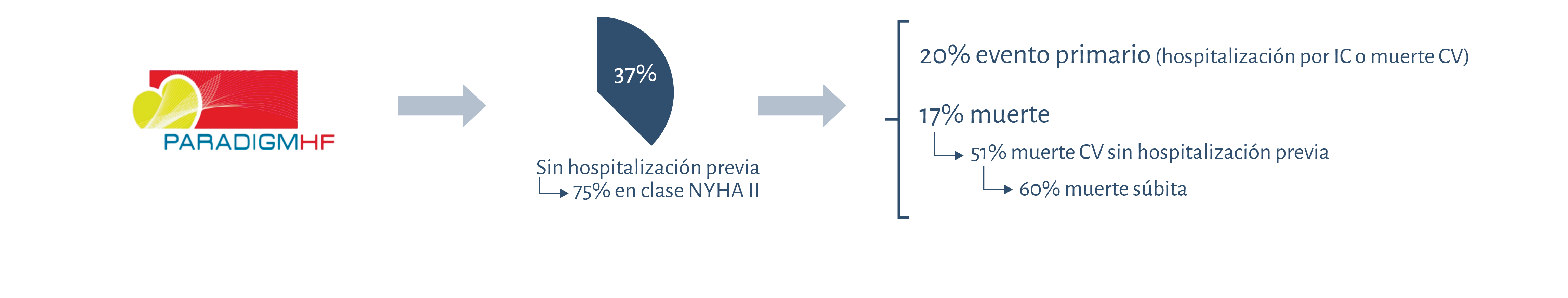
Figura 1. Resultados del estudio PARADIGM en pacientes sin hospitalización previa.
Con lo que llevamos contado hasta ahora, parece claro que la estabilidad no existe en la IC, y que lo que sí podemos hacer para enlentecer o variar la evolución de la enfermedad es optimizar el tratamiento médico. En este sentido, las guías del National Institute for Health and Care Excellence (NICE)5 proponen que se examine a estos pacientes al menos cada 6 meses para evaluar el curso de la enfermedad (tanto clínicamente como con el uso de biomarcadores y/o función sistólica), y tratar siempre de optimizar la medicación o plantear cualquier tipo de procedimiento/dispositivo que mejore su pronóstico, además de reforzar su cumplimiento.
Por todo lo dicho y en contestación al título de esta newsletter, claramente tendríamos que desterrar la palabra estable o estabilidad en los informes médicos de los pacientes con IC para evitar la falsa percepción de buen pronóstico y la falta de necesidad de cambiar tratamientos, y empezar a emplear términos como “tratamiento optimizado” frente al “no optimizado” para enfatizar la importancia de la optimización del tratamiento médico con las mejores opciones terapéuticas en cada paciente, ya que este es el único modo para frenar o enlentecer la progresión de la IC y reducir sus complicaciones.
Referencias
- Goode KM, et al. A comparison of patient and physician-rated New York Heart Association class in a community-based heart failure clinic. J Card Fail. 2008;14(5):379-87.
- Yap J, et al. Correlation of the New York Heart Association Classification and the 6-minute walk distance: a systematic review. Clin Cardiol. 2015;38(10):621-8.
- Ammar KA, et al. Prevalence and prognostic significance of heart failure stages. Application of the American College of Cardiology/American Heart Association Heart Failure Staging Criteria in the Community. Circulation 2007;115:1563-70.
- Solomon SD, et al. Efficacy of sacubitril/valsartan relative to a prior decompensation: the PARADIGM-HF trial. JACC Heart Fail. 2016; 4:816-822.
- NICE. Chronic heart failure in adults: management. Disponible en: www.nice.org. uk/guidance/ng106




