Segunda de nuestras actualizaciones donde resumimos las principales novedades de las recomendaciones sobre resucitación cardiopulmonar presentadas en octubre de 2015. En este artículo nos centraremos en el soporte vital básico, DESA y soporte vital avanzado.
Soporte Vital Básico del adulto y desfibrilación externa automatizada
Los eslabones esenciales de la cadena de supervivencia para el adulto en entornos extrahospitalarios no han variado con respecto a 2010, pero en 2015 se añaden las siguientes recomendaciones:
- Interacción entre testigo de la parada y operador de emergencias: con el fin de garantizar la menor pérdida de tiempo posible en iniciar las maniobras de RCP, y en localizar hacer uso del DESA (figura 1).
- Signos de deterioro: suponen una nueva aportación de las guías de 2015 y representan una modificación en el primer eslabón de la cadena de supervivencia (figura 2). Con ello se pretende alertar ante la presencia de signos de deterioro súbito de un paciente, con el fin de dar una respuesta rápida a esa situación.
- Papel operador de emergencias: mejorar el reconocimiento de la parada cardiaca (sobre todo en presencia de convulsiones o respiraciones agónicas) y facilitar la información precisa (práctica) al testigo para asistirlo en la RCP y en el uso del DESA
- Secuencia de RCP en adultos continúa siendo 30 compresiones/2 ventilaciones con análisis de ritmo cada 2 minutos, pero añade algunas particularidades en función del personal que atienda la PCR.
- Personal formado: el algoritmo se presenta como una secuencia lineal de pasos admitiendo que la comprobación de respuesta, apertura de la vía aérea, comprobación de la respiración y llamada al operador telefónico de emergencias medicas pueden realizarse simultáneamente o en sucesión rápida.
- Personal no formado: se mantiene la prioridad en las compresiones torácicas, con el fin de no generar dudas y minimizar las interrupciones.
* La RCP solo con compresiones, resulta fácil para
un reanimador sin entrenamiento, y un operador telefónico de emergencias puede dirigirla más eficazmente.
- "RCP de calidad", se insiste en este concepto añadiendo o modificando las siguientes aportaciones:
- Minimizar las interrupciones (<10 seg por cada ventilación)
- Comprimir en el centro del tórax y a una profundidad de 5 cm, pero no más de 6 cm para el adulto promedio
- Comprimir el tórax a una frecuencia de 100 a 120/min
- Permitir que el tórax se reexpanda por completo después de cada compresión no permaneciendo apoyado en el tórax
- Desfibrilación precoz: realizada en los 3-5 primeros minutos pueden obtenerse tasas de supervivencia entre 50- 70%.
* El desfibrilador debe emplearse lo antes posible. Hasta la llegada del mismo y la consecuente colocación de los parches adhesivos se debe n mantener las compresiones torácicas, con el fin de minimizar las interrupciones.
- Acceso público a los DEA: en las guías se hace referencia a la necesidad de implementar programas de acceso a los desfibriladores en los espacios públicos que tengan una alta afluencia de personas (aeropuertos, casinos e instalaciones deportivas). En España la disponibilidad y el uso de los DEA difieren en cada CC.AA, lo cual representa un problema de desarrollo.
Figura 1: interacción entre testigo y operador SEM
Soporte Vital Avanzado
No se han producido cambios significativos en este campo, y parte de las recomendaciones se comparten con la sección de SVB, como el reconocimiento precoz, signos de alerta y RCP de calidad. Las principales novedades son las siguientes:
- Algoritmos separados: las nuevas guías de resucitación establecen dos algoritmos de atención a la parada cardiaca, en función de donde ocurre la misma, intra o extrahospitalaria. La atención a la parada intrahospitalaria suele ser más rápida y los primeros eslabones de la cadena de supervivencia se solapan en la atención inicial.
- Evitar la hiperventilación: una vez aislada la vía aérea se administrarán 10 ventilaciones por minuto sin interrupciones en las compresiones torácicas (100-120 min).
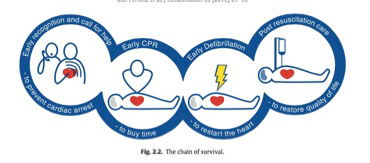
Figura 2: cadena de supervivencia
- Capnografía en forma de onda: su uso confirma y monitoriza de forma continua la posición del tubo endotraqueal, la calidad de la RCP y proporciona información sobre la recuperación de la circulación espontánea (RCE).
- Dispositivos mecánicos de compresiones torácicas: no deben ser utilizados rutinariamente para reemplazar a las compresiones torácicas manuales, pero son una alternativa razonable en situaciones en las que no es factible realizar compresiones torácicas de alta calidad o la seguridad del reanimador está comprometida (sala hemodinámica, traslados, etc).
- Ecocardiografía periparada: puede tener un papel en la identificación de causas reversibles de parada cardiaca. La integración de la ecografía en el soporte vital avanzado requiere destreza para minimizar las interrupciones de las compresiones torácicas.
- Soporte vital extracorpóreo: su recomendación es una de las principales novedades en las nuevas guías de resucitación. Podría plantearse su uso como terapia de rescate en pacientes seleccionados en los que las medidas de SVA iniciales no tienen éxito y cuando existe una causa potencialmente corregible y además se aprecian datos de recuperación (p.ej: infarto agudo de miocardio con parada cardiaca intermitente).
- Liderazgo y coordinación: en el nuevo documento se enfatiza la figura de líder, con el objetivo de monitorizar la calidad de la RCP y alternar a los participantes durante las compresiones torácicas si la calidad de la misma es insuficiente.
- Fármacos: el uso de vasopresina no ha supuesto ningún beneficio sobreañadido, pero los profesionales sanitarios que trabajan en sistemas que ya utilizan vasopresina pueden continuar haciéndolo porque no existe evidencia de daño. La adrenalina, por otro lado, se seguirá administrando en bolo de 1 mg cada 3-5 minutos hasta que se consigue la RCE . La administración de fármacos no debe dar lugar a interrupciones en la RCP ni demorar intervenciones tales como la desfibrilación. En términos generales en ritmos desfibrilables la adrenalina se aplicará después de la tercera descarga, mientras que en ritmos NO desfibrilables se administrará tan pronto como se obtenga un acceso venoso.
- En FV/TVSP, tras un total de tres descargas, está indicada una dosis única de amiodarona de 300 mg, y se puede considerar una dosis adicional de 150 mg tras cinco descargas. La lidocaína se recomienda cuando no se dispone de amiodarona. No se recomienda utilizar rutinariamente magnesio para el tratamiento de la parada cardiaca.
- En el caso de parada presenciada por FV/TVSP en el que la aplicación de la desfibrilación es inmediata (sala hemodinámica, unidades coronarias, etc.) puede no ser necesaria la aplicación de compresiones torácicas posteriores.
- Un nivel bajo de dióxido de carbono al final de la respiración (ETCO2) al cabo de 20 minutos de RCP tiene mal pronóstico, y en combinación con otros factores clínicos podrían ser un indicador para poner fin a la reanimación.
- Terapia fibrinolítica: las compresiones torácicas NO son contraindicación para la fibrinólisis cuando la parada cardiaca es causada por un embolismo pulmonar agudo probado o sospechado. Considerar realizar RCP durante al menos 60-90 minutos antes de finalizar de los intentos de resucitación.
Referencias
European Resuscitation Council
American Heart Association
Más información
Novedades en las recomendaciones de resucitación cardiopulmonar 2015 (I)
Novedades en las recomendaciones de resucitación cardiopulmonar 2015 (III)
Novedades en las recomendaciones de resucitación cardiopulmonar 2015 (IV)





