 En este artículo se comentan los principales estudios clínicos en Insuficiencia Cardiaca (IC) presentados en los congresos realizados durante el último año: American College of Cardiology (ACC) 2011, HEART FAILURE (HF) 2011, European Society of Cardiology (ESC) 2011 y Heart Failure Society of America (HFSA) 2011.
En este artículo se comentan los principales estudios clínicos en Insuficiencia Cardiaca (IC) presentados en los congresos realizados durante el último año: American College of Cardiology (ACC) 2011, HEART FAILURE (HF) 2011, European Society of Cardiology (ESC) 2011 y Heart Failure Society of America (HFSA) 2011.
- Terapia farmacológica
- Telemedicina
- Cirugía y dispositivos
- Biomarcadores
- Nuevas terapias
1. Terapia farmacológica
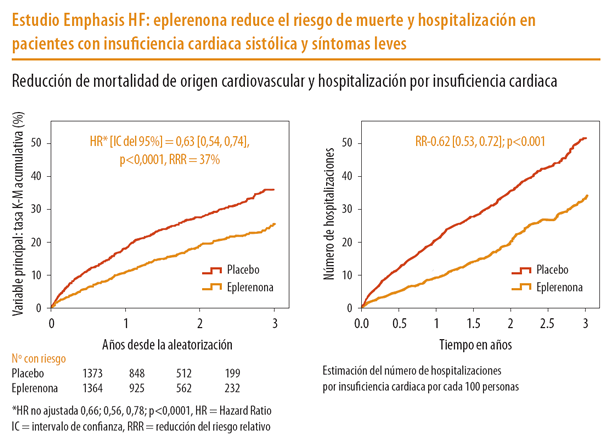
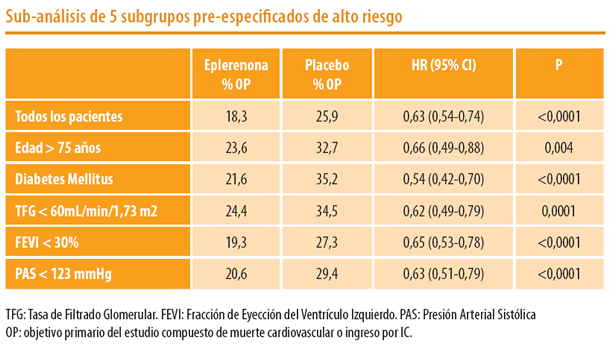
El uso de eplerenona en pacientes con IC menos sintomáticos viene avalado por el estudio EMPHASISHF en 2.737 pacientes con insufi - ciencia cardiaca clase II de la NYHA que fueron tratados con eplerenona (hasta 50 mg al día) o placebo, además de la terapia estándar. Con eplerenona hubo una reducción del 37% en el objetivo primario del estudio (compuesto de muerte cardiovascular o ingreso por IC). En el HF 2011 se presentó un sub-análisis del EMPHASIS_HF que mostró una reducción de la incidencia de fi brilación auricular de nueva aparición o fl utter auricular en los pacientes tratados con eplerenona vs placebo (2,7 frente a 4,5%, P <0,034). En el ESC 2011 se presento el subanálisis de 5 subgrupos especifi cados de alto riesgo : edad> 75 años, Diabetes Mellitus, la tasa de fi ltración glomerular <60 ml / min / 1,73 m2, fracción, de eyección ventricular izquierda (FEVI) <30%, y la presión arterial sistólica <media de 123 mmHg. Los resultados en todos ellos mostraron una mejoría signifi cativa en el grupo de eplerenona respecto al objetivo primario del estudio. En estos subgrupos de alto riesgo, los pacientes que recibieron eplerenona no tuvieron una tasa signifi cativa de eventos relacionados con hiperpotasemia grave (K+ > 6,0 mmol / L) respecto al placebo. Por tanto, eplerenona ha mostrado efi cacia y seguridad en un grupo amplio y signifi cativo de pacientes con IC, que incluye pacientes con perfi les de alto riesgo de morbimortalidad y que son frecuentes en la práctica clínica.
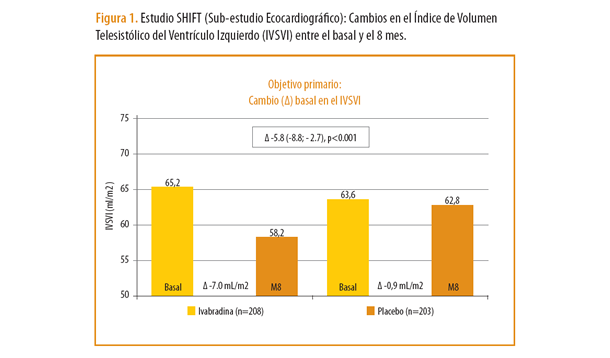
Ivabradina es un inhibidor especifico de la corriente If del nodo sinusal, que reduce la frecuencia cardiaca (FC) y mostró su eficacia en IC en el estudio SHIFT (Systolic Heart failure treatment with the If inhibitor ivabradine Trial). Ivabradina asociada al tratamiento farmacológico estándar redujo un 18% el objetivo primario combinado de muerte cardiovascular u hospitalización por IC en pacientes con IC por disfunción sistólica en ritmo sinusal y frecuencia cardiaca ≥ 70 latidos por minuto (lpm). En el congreso de la ESC 2011 se presentaron 2 sub-estudios pre-especificados del SHIFT. Uno ecocardiográfico (SHIFT Echo) que analizó el remodelado cardiaco y uno de calidad de vida (SHIFT HQoL).
En el subestudio SHIFT Echo, que incluyó a 411 pacientes de los 6.505 pacientes del SHIFT, el tratamiento con ivabradina vs placebo redujo el índice de volumen telesistólico del VI (IVSVI): -7.0 ± 16,3 vs -0,9 ± 17,1 ml/m2; p<0,001 (Fig.1). La ivabradina también mejoró la FEVI: +2,4 ± 7,7 vs -0,1 ± 8%; p<0,001. El estudio SHIFT HQoL evaluó la calidad de vida en 1.944 pacientes (968 ivabradina y 976 placebo) con IC mediante el Kansas City Cardiomyopathy Questionnaire (KCCQ). La ivabradina mejoró el KCCQ en 1,8 para el score clínico y 2,4 para para el score global (clínico, calidad de vida y limitación social) de forma significativa (p<0,001) respecto al placebo. Los cambios en la HQoL fueron asociados con el cambio en la FC para ambos scores (p< 0,001). Los resultados SHIFT Echo y HQoL muestran claramente que la reducción de la FC con ivabradina mejora el remodelado ventricular y la calidad de vida en los pacientes con IC.
Otro estudio con Ivabradina que se presentó en el HF 2011 fue el CARVIVA-HF. Su objetivo fue evaluar los efectos de una estrategia terapéutica dirigida a optimizar la inhibición de la ECA y la reducción de la frecuencia cardiaca, ya sea con carvedilol (dosis de hasta 25 mg/12h) ivabradina (dosis de hasta 7,5 mg/12h), o su combinación (ivabradina-dosis de hasta 5 mg- más carvedilol 12,5 mg /12 h), en la capacidad de ejercicio y la calidad de vida, en pacientes con IC (NYHA clase II-III). La capacidad de ejercicio y el test de marcha en 6 minutos, mejoraron significativamente con ivabradina y la terapia combinada respecto al basal (p <0,01) y en comparación con el grupo de carvedilol (p <0,01 y p <0,02, respectivamente). La valoración de la calidad de vida también mejoró más con ivabradina y con la terapia combinada que en el grupo de carvedilol (p <0,02).
En pacientes con IC por disfunción sistólica y en ritmo sinusal, la adición de ivabradina al tratamiento médico estándar, además de mejorar el objetivo combinado (muerte CV y hospitalizaciones por IC) revierte el remodelado ventricular, mejora la función sistólica del VI y la calidad de vida.

2. Telemedicina (TM)
La monitorización remota de pacientes con IC mediante TM comporta el uso de diferentes sistemas que van desde el contacto telefónico con el paciente, a otros mucho más complejos que comportan la adquisición y transmisión remota de preguntas sobre síntomas y datos fisiológicos. En el HF 2011 se presentó un nuevo estudio: TEHAF (Tailored telemonitoring in patients with heart failure). En el estudio TEHAF se incluyeron 382 pacientes en CF II-IV (NYHA) que eran evaluados según un sistema que preguntaba sobre los síntomas de IC y conocimiento de la enfermedad vs el control habitual. No hubo diferencias significativas en la reducción de hospitalizaciones por IC entre los dos grupos. En la reunión de la HFSA 2011 se presentó un metaanálisis que mostró resultados significativos de la TM en reducción de la mortalidad total y en hospitalización por cualquier causa cuando se analizaban sistemas de control telefónico u otros más complejos de telemonitorización.
Los resultados neutros en los estudios recientes sobre el uso de la TM en IC (Tele-HF, TIM-HF y TEHAF) ponen de manifiesto la necesidad de profundizar en la eficacia de los sistemas de TM y en los perfiles de pacientes con IC que se pueden beneficiar de la misma, antes de que sean incorporados a la práctica clínica.
3. Cirugía y dispositivos
Existe un nuevo abordaje terapéutico de la insuficiencia mitral (IM) mediante un sistema percutáneo llamado MITRA-CLIP®. Este dispositivo que realiza un grapado de las valvas mitrales en su porción medial (borde a borde), reduce de forma significativa la IM y ha sido evaluado en el estudio EVEREST II cuyos resultados a 2 años se han presentado en la ACC 2011. En este estudio se randomizaron 279 pacientes con IM moderada-severa a cirugía convencional o a reparación percutánea con el dispositivo MITRA-CLIP®, con un objetivo primario compuesto: mortalidad, cirugía por disfunción valvular mitral o persistencia de IM moderada-severa. La utilidad de la revascularización coronaria en la insuficiencia cardiaca con enfermedad coronaria multivaso no ha sido bien establecida. El ensayo clínico STICH (Surgical Treatment for Ischemic Heart Failure), presentado en la ACC 2011, ha comparado el papel de la cirugía coronaria y el tratamiento médico en 1212 pacientes con enfermedad coronaria multivaso y disfunción ventricular (FEVI < 35%) fueron aleatorizados a recibir tratamiento quirúrgico coronario o tratamiento médico óptimo. En el análisis por intención de tratar, a un seguimiento máximo de 6 años no hubo diferencias para el evento primario (muerte por todas las causas) entre ambos grupos de tratamiento (mortalidad total en el grupo de la cirugía coronaria 36% vs 41% en el grupo de tratamiento médico, HR 0.86, intervalo de confianza al 95% 0.72 a 1.04, p=0.12). En cuanto a los eventos secundarios, la cirugía coronaria demostró disminuir la incidencia de muerte cardiovascular (28% vs 33%, HR 0.81, IC95% 0.66-1.0, p= 0.05) y la incidencia de un combinado de muerte y hospitalización por causa cardiovascular (58% vs 68%, HR 0.75, IC95% 0.64-0.85, p<0.001).
4. Biomarcadores
La posibilidad de identificar a los pacientes más vulnerables es clínicamente importante teniendo en cuenta las múltiples intervenciones terapéuticas disponibles hoy día. Este objetivo no se ha llegado a lograr a pesar de tener muchos biomarcadores en la IC. La complejidad de la red bioquímica en la base de la fisiopatología de la IC indica claramente que un único marcador no puede reflejar todas las características de este síndrome, mientras que el uso combinado de diversos marcadores puede precisar mejor el pronóstico de los pacientes con IC. El enfoque multimarcadores basa su solidez en una elección adecuada de los mismos y de los que se sabe que de forma individual se han asociado al pronóstico de la IC. Un grupo de investigadores españoles han presentado trabajos en el HF 2011 determinando soluble ST2, troponina T de alta sensibilidad (hsTnT), y amino-terminal pro-péptido natriurético tipo B (NT-proBNP) en sangre (Fig.2). El uso de estos tres marcadores conjuntamente aumenta la precisión pronóstica y estratifican mejor el riesgo de pacientes con IC.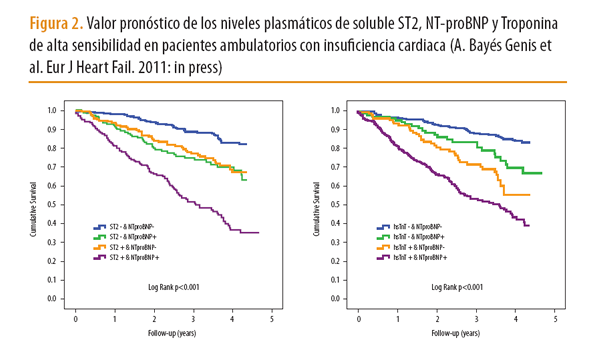
5. Nuevas terapias
En la IC existe un aumento de la actividad simpática y una reducción de la actividad parasimpática. La reducción de la actividad parasimpática en la IC está relacionada con un aumento de la mortalidad (súbita y no súbita) y con eventos isquémicos. En modelos experimentales de IC la estimulación crónica del nervio vago produce mejoría de los datos hemodinámicos y reduce la mortalidad. Actualmente existen marcapasos que actúan activando el nervio vago y que han sido evaluados en el CardioFit Multicenter Trial presentado en el ESC 2011.
Referencias
- Eplerenona reduce la incidencia de Fibrilación Auricular en pacientes con Insuficiencia Cardiaca Crónica. Presentado en el Congreso ESC-HF el 22 de Mayo 2011 http://www.escardio.org/congresses/HF2011/scientific/Pages/EMPHASIS-HF.aspx
- Sub-análisis EMPHASIS HF presentados en el Congreso ESC el 29 de Agosto de 2011 http://www.escardio.org/congresses/esc-2011/congress-reports/Documents/29-8-HotLine/EMPHASIS-HF-presenter-Pitt-slides.pdf
- Tardif JC, O’Meara E, Komajda M, Böhm M, Borer JS, Ford I, Tavazzi L, Swedberg K. Effects of selective heart reduction with ivabradine on left ventricular remodeling and function: results from the SHIFT echocardiographic substudy. Eur Heart J. 2011;32:2507-15.
- Ekman I, Chassany O, Komajda M, Böhm M, Borer JS, Ford I, Tavazzi L, Swedberg K. Heart rate reduction with ivabradine and health related quality of life in patients with chronic heart failure: results from the SHIFT study. Eur Heart J. 2011;32: 2395-404.
- Feldman T, Foster E, Glower DD, Kar S, Rinaldi MJ, Fail PS,et al. Percutaneous repair or surgery for mitral regurgitation. N Engl J Med. 2011;364:1395- 406.
- Velazquez EJ, Lee KL, Deja MA, Jain A, Sopko G, Marchenko A, et al. Coronary-artery bypass surgery in patients with left ventricular dysfunction. N Engl J Med 2011;364:1607-16
























































![La SEC te lleva a AHA24 [IN] ∙ Estudio SUMMIT](images/telleva/acc24/1.%20SUMMIT.png#joomlaImage://local-images/telleva/acc24/1. SUMMIT.png?width=600&height=336)
![La SEC te lleva a AHA24 [IN] ∙ Estudio BROOKLYN](images/filtros/cardiotv/25.%20BROOKLYN.jpg#joomlaImage://local-images/filtros/cardiotv/25. BROOKLYN.jpg?width=600&height=336)

![La SEC te lleva a AHA24 [IN] ∙ Estudio REALIZE-K](images/filtros/cardiotv/18.%20REALIZE-K.jpg#joomlaImage://local-images/filtros/cardiotv/18. REALIZE-K.jpg?width=600&height=336)
![La SEC te lleva a AHA24 [IN] ∙ Estudio SARAH](images/filtros/cardiotv/20.%20SARAH.jpg#joomlaImage://local-images/filtros/cardiotv/20. SARAH.jpg?width=600&height=336)
![La SEC te lleva a AHA24 [IN] ∙ Estudio CLEAR SYNERGY (OASIS9)](images/filtros/cardiotv/14.%20CLEAR%20OASIS9.jpg#joomlaImage://local-images/filtros/cardiotv/14. CLEAR OASIS9.jpg?width=598&height=336)
















.png)

